Воспаление лимфоузлов
Лечением данного заболевания занимается:
Что это такое
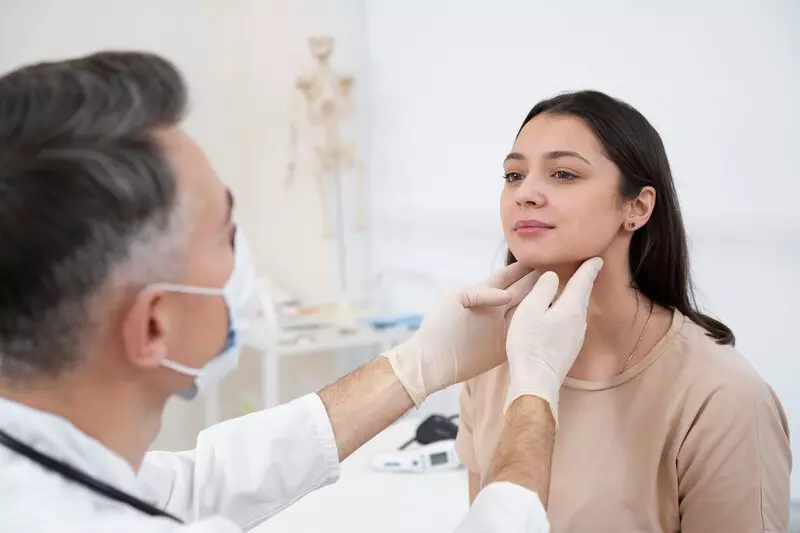
Лимфаденит — это воспаление одного или нескольких лимфатических узлов, возникающее в ответ на попадание в организм инфекционных агентов. Чаще всего причиной становится бактериальная или вирусная инфекция, реже — грибковая или паразитарная.
Когда иммунная система сталкивается с инфекцией, лимфатические узлы начинают активно работать, фильтруя лимфу и нейтрализуя патогены. Если нагрузка превышает возможности организма, развивается воспалительный процесс.
О заболевании
Лимфоузлы — это небольшие образования овальной формы, их размеры варьируются от нескольких миллиметров до 2 см. Они расположены по всему телу: на шее, в подмышечных впадинах, в паху, за ушами, под челюстью и т. д.
Основные функции лимфатических узлов:
- иммунная защита — борьба с микробами и вирусами;
- формирование лимфоцитов — клеток иммунной системы;
- дренажная функция — транспортировка продуктов обмена.
При попадании инфекции в лимфатическую систему ближайшие узлы (регионарные) первыми принимают удар. Если они не справляются с патогеном, развивается воспаление — лимфаденит. Заболевание может проявляться у любого человека, независимо от пола и возраста.
Виды
Классификация лимфаденита строится на нескольких критериях:
По типу течения:
- Острый — возникает внезапно, имеет яркую клиническую картину (боль, отек, покраснение).
- Хронический — развивается постепенно, может сохраняться длительное время, чередуя фазы обострения и ремиссии.
По характеру воспаления:
- катаральный;
- серозный;
- гнойный (самый опасный);
- гиперпластический;
- абсцедирующий.
По локализации:
- Местный (регионарный) — воспалены лимфоузлы в одной области.
- Общий (генерализованный) — затронуто несколько групп лимфатических узлов.
По этиологии:
- Неспецифический — вызван обычной бактериальной флорой (стрептококки, стафилококки).
- Специфический — возникает на фоне инфекций типа туберкулеза, сифилиса, бруцеллеза и др.

Симптомы
При лимфадените наблюдаются следующие признаки:
- увеличение лимфоузла;
- болевые ощущения, особенно при пальпации;
- покраснение и отек кожи над узлом;
- общее ухудшение самочувствия (температура, слабость, головная боль).
Если процесс запущен и развивается гнойное воспаление, возможны такие последствия:
- формирование абсцесса;
- прорыв гноя наружу или в окружающие ткани (аденофлегмона);
- развитие свища;
- попадание инфекции в кровоток (сепсис).
Хроническое течение сопровождается менее выраженными признаками — увеличенными, плотными, умеренно болезненными узлами без явной воспалительной реакции. При затяжном процессе функциональная активность узла снижается вследствие замещения лимфоидной ткани соединительной.
Причины
Главный провоцирующий фактор — инфекционное заболевание. Чаще всего лимфаденит развивается как следствие таких состояний:
- ангина, фарингит, ларингит;
- отит;
- кожные воспаления (фурункулы, абсцессы);
- патологии мочеполовой системы;
- рожистое воспаление;
- туберкулез, сифилис и другие специфические инфекции.
Иногда причиной становится аутоиммунное заболевание — иммунитет ошибочно атакует собственные ткани.
Факторы, увеличивающие риск лимфаденита:
- пониженный иммунитет;
- прогрессирующие патологии внутренних органов;
- эндокринные расстройства, включая диабет;
- прием иммуносупрессивных препаратов;
- хронический стресс, усталость, неправильный образ жизни.
Диагностика
При появлении симптомов лимфаденита следует обратиться к специалисту. Первичный осмотр обычно проводит отоларинголог, терапевт или врач общей практики. Диагностика включает такие мероприятия:
- сбор анамнеза — когда начались симптомы, какие болезни предшествовали;
- осмотр и пальпация лимфоузлов;
- общий анализ крови — выявление признаков воспаления;
- ультразвуковое исследование (УЗИ) лимфоузлов;
- посев гнойного отделяемого (при наличии) — для определения возбудителя;
- биопсия узла — при неясной клинической картине.
Дополнительно могут быть назначены лор-осмотр, рентген, УЗИ органов брюшной полости — в зависимости от основной патологии.
Лечение
Метод лечения зависит от причины и формы воспаления.
Консервативный подход (при неосложненном течении):
- обеспечение покоя пораженной области;
- назначение антибиотиков — при бактериальной инфекции;
- применение нестероидных противовоспалительных средств;
- компрессы с димексидом, антигистаминами и антисептиками;
- УВЧ-терапия и другие физиопроцедуры.
Хирургическое вмешательство (при гнойной форме):
- вскрытие абсцесса;
- промывание антисептиками;
- при необходимости — удаление лимфоузла с окружающей воспаленной тканью.
При тяжелом течении дополнительно назначается инфузионная терапия для дезинтоксикации организма.
Профилактика
Чтобы минимизировать риск лимфаденита, следуйте советам врачей:
- лечите инфекции своевременно;
- укрепляйте иммунитет;
- поддерживайте личную гигиену;
- избегайте переохлаждений и травм кожи;
- не занимайтесь самолечением при гнойных воспалениях.
Сильный иммунитет и внимательное отношение к здоровью — лучшая профилактика.
Реабилитация
После операции пациент остается в стационаре от одного до пяти дней. В это время осуществляются перевязки, медикаментозная терапия и мониторинг общего состояния.
После выписки необходимо строго соблюдать рекомендации:
- исключить физические нагрузки на область вмешательства;
- обеспечивать тщательную гигиену;
- регулярно проходить осмотры у специалиста.
Или закажите звонок нашего менеджера.
Сопутствующие обследования:
Вопросы-ответы
Источники
Цены

вам на них или поможет записаться на прием.