Инсулинотерапия
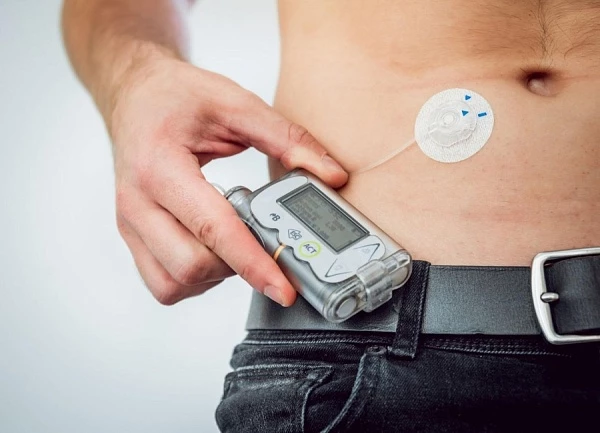
Современная инсулиновая помпа — это компактное устройство, обеспечивающее непрерывное введение инсулина и позволяющее гибко регулировать терапию в течение суток. Такой подход помогает более точно поддерживать целевой уровень глюкозы и снижает риск его резких колебаний.
Коррекция режима подачи инсулина становится ключевой частью терапии: она позволяет адаптировать лечение под образ жизни человека, особенности питания, физическую активность и индивидуальную чувствительность к препарату.
Показания
Необходимость корректировки зависит от клинических проявлений, характера течения диабета и индивидуальных колебаний уровня сахара.
Наиболее частые ситуации, когда требуется гибкая настройка подачи инсулина:
- выраженные скачки глюкозы в течение суток;
- эпизоды ночной гипо- или гипергликемии;
- неудовлетворительная компенсация на стандартных схемах;
- потребность в более точной доставке инсулина перед физической нагрузкой;
- изменение рациона или режима дня;
- начало или прекращение сопутствующей терапии.
В таких случаях показания к инсулинотерапии формируются на основании клинической картины и лабораторных данных. Врач оценивает, насколько параметры помпы могут улучшить компенсацию и помочь больному поддерживать стабильные значения сахара. Для многих пациентов переход на гибкое дозирование становится основной стратегией управления заболеванием.
Консультации специалистов и виды диагностики:
Как проходит процедура
Этапы исследования:
Противопоказания
Несмотря на эффективность методики, существуют ситуации, когда необходимо временное ограничение помповой инсулинотерапии. Окончательное решение всегда принимается с учетом состояния пациента и рисков.
Противопоказаниями могут быть:
- активные воспалительные процессы в области предполагаемой установки;
- аллергическая реакция на компоненты инфузионной системы;
- выраженные нарушения когнитивных функций;
- невозможность обеспечить регулярный контроль гликемии;
- острые инфекции, требующие специфической терапии.
Врач оценивает индивидуальные факторы, тип диабета и реакцию организма на инъекции инсулина. Такой подход снижает вероятность осложнений и помогает подобрать безопасный формат лечения.
Методы и виды инсулинотерапии
Терапия пациентов с диабетом включает различные модели доставки инсулина. Инсулинотерапия проводится как при первом, так и при втором типе диабета, и выбор зависит от задач лечения.
Основные направления включают:
- традиционные схемы введения инсулина — вручную, с использованием шприцев-ручек;
- базис-болюсный режим;
- гибкие системы дозирования;
- использование автоматизированных алгоритмов контроля сахара;
- методы инсулинотерапии, основанные на непрерывной подаче препарата через помпу;
- сочетание непрерывной инфузии и болюсных доз при изменении нагрузки или рациона.
Особую роль при диабете играет инсулинотерапия, где корректировка параметров помпы позволяет учитывать чувствительность организма к инсулину и стабилизировать реакцию на еду, физическую активность и суточные ритмы.

Подготовка
Перед переходом на помповый формат терапии проводится индивидуальная подготовка. Она включает:
- обучение базовым принципам работы устройства;
- разбор алгоритмов корректировки доз;
- знакомство пациента с возможными рисками и особенностями оборудования;
- оценку исходных показателей гликемии;
- выбор модели помпы и набора расходников.
Подготовка помогает человеку понять, как будет организовано проведение инсулинотерапии и что потребуется в процессе. Важно учитывать, что корректировка режима подачи — это динамический процесс, который требует внимательности и регулярного наблюдения.
При подборе комплектующих пациент может приобрести расходные элементы в специализированном магазине, где представлены совместимые инфузионные наборы и сменные резервуары.
Этапы коррекции инсулинотерапии
Коррекция доз и режимов подачи инсулина проводится поэтапно, чтобы обеспечить адаптацию организма и предотвратить резкие колебания уровня сахара. Установка инсулиновой помпы включает подбор параметров, тестирование индивидуальной реакции и постепенную настройку базальных значений.
Основные этапы работы с системой:
- первичная оценка гликемии и выбор стартовой модели терапии;
- программирование базальных профилей;
- подбор болюсных коэффициентов;
- наблюдение за динамикой сахара в первые дни;
- корректировка параметров по мере изменения чувствительности;
- регулярное обновление данных мониторинга.
Этот процесс основан на понятном пациенту принципе непрерывного введения инсулина, где небольшие дозы подаются постоянно, а болюс используется для контроля сахара во время приема пищи. Коррекция режима особенно важна при изменении активности, рациона или при сезонных гормональных колебаниях.
Для больного такая система обеспечивает гибкость, позволяя адаптировать суточные профили под реальные потребности. Врач отслеживает динамику и принимает решение, какой режим будет наиболее эффективным в конкретной ситуации.
Рекомендации по уходу и контролю
Правильный уход за системой подачи инсулина помогает снизить риск ошибок и улучшить эффективность терапии. Комплекс рекомендаций включает регулярные действия, направленные на поддержание стабильного уровня сахара.
Основные советы:
- контролировать качество соединений инфузионной системы;
- менять место установки каждые 2–3 дня, чтобы избежать раздражений;
- проверять реакцию кожи после каждой смены катетера;
- отслеживать, как меняется глюкоза во время нагрузки;
- учитывать особенности питания, корректируя болюсные дозы.
Дополнительные рекомендации при помповой инсулинотерапии предполагают постоянный мониторинг данных и связь с врачом. Такой подход позволяет своевременно исправлять отклонения, если показатели сахара поднимаются или падают.
амена и поддержка терапии
В ходе лечения периодически требуется замена инсулиновой помпы — либо из-за износа устройства, либо из-за необходимости использования более точной модели. Процесс перехода проводится под контролем специалиста, чтобы не нарушить подачу инсулина и обеспечить плавную адаптацию.
Также регулярно выполняется коррекция инсулинотерапии, которая учитывает изменения образа жизни, физической активности, веса и реакции организма на инсулин. Подобная гибкость делает помповый формат терапии одним из наиболее эффективных для долгосрочного контроля заболевания.
Вопросы-ответы
 Смотрите также другие виды медицинских процедур
Смотрите также другие виды медицинских процедур
Или закажите звонок нашего менеджера.
Цены на инсулинотерапию
Оставьте отзыв о враче

вам на них или поможет записаться на прием.