Гиперхолестеринемия
- Общие сведения о заболевании
- Формы и классификация гиперхолестеринемии
- Признаки и симптомы гиперхолестеринемии
- Мнение эксперта
- Причины развития гиперхолестеринемии
- Как диагностируют гиперхолестеринемию?
- Лечение гиперхолестеринемии
- Как предупредить гиперхолестеринемию?
- Реабилитация при гиперхолестеринемии
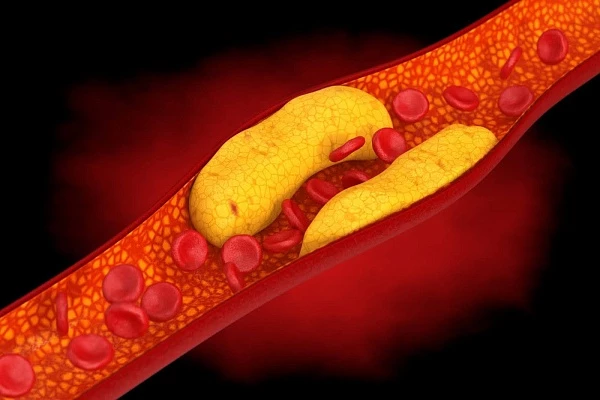
Гиперхолестеринемия — это нарушение жирового обмена, при котором в кровотоке накапливается избыточное количество холестерина, в первую очередь его атерогенной формы — липопротеинов низкой плотности (ЛПНП), так называемого «плохого» холестерина. Хотя этот компонент необходим организму для синтеза стероидных гормонов, витамина D и формирования клеточных оболочек, его переизбыток негативно влияет на сосудистую систему.
На начальных стадиях патология может протекать бессимптомно, что затрудняет раннее выявление. Постепенно избыточный холестерин оседает на стенках сосудов, формируя атеросклеротические бляшки. Это приводит к сужению просвета артерий, нарушению кровотока и повышает риск развития тяжелых осложнений — инфаркта миокарда, ишемического инсульта и других сердечно-сосудистых катастроф.
Лечением данного заболевания занимается:
Общие сведения о заболевании
Гиперхолестеринемия — это не отдельная болезнь, а проявление нарушений в обмене липидов. Чаще всего она протекает хронически и требует комплексного подхода в лечении и контроле.
Согласно данным Всемирной организации здравоохранения, повышенный уровень холестерина выявляется почти у 40% взрослого населения. При этом более половины случаев остаются без своевременной диагностики и терапии. Это обусловлено тем, что заболевание развивается бессимптомно и выявляется случайно при плановых обследованиях или после сосудистых катастроф.
Формы и классификация гиперхолестеринемии
В зависимости от причин, выделяют следующие типы гиперхолестеринемии:
- Первичная (наследственная):
- Семейная гетерозиготная — передается по наследству, проявляется в молодом возрасте.
- Семейная гомозиготная — более тяжелая форма, развивается в детстве.
- Вторичная (приобретенная) связана с фоновыми заболеваниями или образом жизни. Встречается чаще всего. Причинами могут быть:
- сахарный диабет;
- гипотиреоз;
- болезни печени и почек;
- прием некоторых медикаментов;
- ожирение и неправильное питание.
- Пищевая (алиментарная) возникает на фоне злоупотребления жирной пищей и недостаточной физической активности.
Каждый тип требует индивидуального подхода к диагностике и лечению.
Признаки и симптомы гиперхолестеринемии
Чаще всего гиперхолестеринемия протекает бессимптомно. Однако при длительном течении могут появляться следующие проявления:
- ксантелазмы (желтоватые бляшки на веках);
- ксантомы (уплотнения под кожей);
- липоидная дуга роговицы (отложение холестерина в глазах);
- быстрая утомляемость;
- боли в ногах при ходьбе;
- нестабильность артериального давления.
Важно: появление таких симптомов говорит о длительном течении заболевания и высоком риске сердечно-сосудистых осложнений.

Причины развития гиперхолестеринемии
Формирование гиперхолестеринемии всегда связано с нарушением баланса между поступлением, синтезом и выведением липидов из организма. Причины этого состояния условно делятся на внутренние (эндогенные) и внешние (экзогенные), причем часто они действуют одновременно, усиливая друг друга.
Основные причины:
- Генетическая предрасположенность. Наследственные формы гиперхолестеринемии обусловлены дефектами генов, контролирующих синтез и утилизацию липопротеинов. У пациентов с семейной гиперхолестеринемией уровень холестерина может быть повышен с раннего возраста, а риск сердечно-сосудистых катастроф проявляется уже в 30–40 лет. Мутации чаще всего затрагивают рецепторы ЛПНП, нарушая их захват клетками печени.
- Нарушения в питании. Потребление большого количества животных жиров, фастфуда, трансжиров и продуктов с высоким содержанием холестерина (например, яиц, жирного мяса, сливочного масла) способствует росту уровня липидов в крови. Одновременно недостаток клетчатки, свежих овощей и ненасыщенных жиров (омега-3, оливковое масло) ухудшает липидный обмен.
- Гиподинамия. Малоподвижный образ жизни замедляет обмен веществ, снижает активность ферментов, отвечающих за расщепление липидов, и способствует ожирению — еще одному фактору риска.
- Лишний вес и ожирение. Жировая ткань, особенно висцеральная (вокруг внутренних органов), активно участвует в метаболических процессах, способствуя выработке воспалительных цитокинов и нарушению работы инсулина. Это запускает каскад нарушений обмена веществ, включая липидный.
- Эндокринные заболевания. Гипотиреоз, сахарный диабет 2 типа, синдром Иценко–Кушинга могут вызывать вторичную гиперхолестеринемию за счёт изменения гормонального фона и ухудшения переработки жиров. Например, при гипотиреозе снижается количество ЛПВП (полезных липопротеинов), а уровень ЛПНП увеличивается.
- Заболевания печени и почек. Печень — ключевой орган в метаболизме холестерина. При гепатитах, циррозе или жировом гепатозе нарушается утилизация липидов. Почечные патологии, в частности нефротический синдром, сопровождаются снижением белков в крови и компенсаторным ростом синтеза холестерина в печени.
-
Прием медикаментов. Некоторые препараты могут оказывать влияние на липидный обмен. К ним относятся:
- глюкокортикоиды;
- бета-блокаторы;
- иммунодепрессанты;
- ретиноиды;
- андрогены;
- диуретики.
- Вредные привычки. Курение ускоряет окисление ЛПНП, снижает уровень ЛПВП и повреждает стенки сосудов, облегчая формирование атеросклеротических бляшек. Употребление алкоголя в избыточных дозах также нарушает жировой обмен и повышает уровень триглицеридов.
- Возраст и пол. После 45 лет обмен веществ замедляется. У женщин до менопаузы холестерин контролируется эстрогенами, но после их снижения риск гиперхолестеринемии резко возрастает. У мужчин липидный профиль ухудшается раньше, особенно при наличии метаболического синдрома.
Как диагностируют гиперхолестеринемию?
Основной метод — биохимический анализ крови, в котором оцениваются:
- общий холестерин;
- ЛПНП (липопротеины низкой плотности);
- ЛПВП (высокой плотности);
- триглицериды;
- индекс атерогенности.
Дополнительно могут назначаться:
- УЗИ сосудов;
- ЭКГ;
- анализ на функции печени и щитовидной железы.
Пациентам с отягощенной наследственностью рекомендуется начинать скрининг с 20 лет и проходить его каждые 5 лет, а при наличии факторов риска — ежегодно.
Лечение гиперхолестеринемии

Терапия подбирается индивидуально и включает:
- Диету (исключение трансжиров, фастфуда, копчёностей, увеличение потребления овощей, клетчатки, рыбы и нежирного мяса, контроль углеводов и калорийности).
- Физическую активность (не менее 150 минут умеренной нагрузки в неделю, ходьба, плавание, йога, езда на велосипеде).
-
Медикаментозную терапию:
- статины (симвастатин, аторвастатин);
- ингибиторы абсорбции холестерина (эзетимиб);
- секвестранты желчных кислот;
- фибраты (при сочетании с гипертриглицеридемией);
- омега-3 кислоты.
- Хирургические методы лечения. Хирургическое вмешательство при гиперхолестеринемии используется крайне редко и только при наличии осложнений:
- эндартерэктомия — удаление атеросклеротических бляшек из сосудов;
- шунтирование или стентирование — при ишемической болезни сердца;
- аферез липидов — очищение крови от холестерина при тяжелых наследственных формах.
Такие процедуры проводятся только в специализированных центрах.
Как предупредить гиперхолестеринемию?
Профилактика особенно важна для лиц с семейной предрасположенностью. Включает:
- сбалансированное питание;
- регулярную физическую активность;
- отказ от вредных привычек;
- контроль массы тела;
- мониторинг уровня холестерина с 20 лет.
Для пациентов с уже установленным диагнозом профилактика помогает избежать прогрессирования болезни и осложнений.
Реабилитация при гиперхолестеринемии
Реабилитация — это восстановление обмена веществ и предотвращение рецидива. Включает:
- курсы диетотерапии;
- наблюдение у кардиолога и эндокринолога;
- лечебную физкультуру;
- психоэмоциональную поддержку;
- обучение пациента правилам самоконтроля.
Комплексный подход повышает эффективность лечения и улучшает качество жизни.
Или закажите звонок нашего менеджера.
Вопросы-ответы
Народные методы допустимы только как дополнение, а не альтернатива медикаментам. Без врачебного контроля они неэффективны.
Гиперхолестеринемия — не приговор. Своевременное выявление, грамотная терапия и корректировка образа жизни позволяют контролировать заболевание и снижать риски для здоровья.
Источники
- Общие сведения о заболевании
- Формы и классификация гиперхолестеринемии
- Признаки и симптомы гиперхолестеринемии
- Мнение эксперта
- Причины развития гиперхолестеринемии
- Как диагностируют гиперхолестеринемию?
- Лечение гиперхолестеринемии
- Как предупредить гиперхолестеринемию?
- Реабилитация при гиперхолестеринемии
- Вопросы-ответы

вам на них или поможет записаться на прием.