Эпикантус

Эпикантус, который также называют монгольской складкой или двойным веком, представляет собой кожную складку во внутреннем углу глаза. Она располагается над слезным бугорком и может частично или полностью его закрывать. Такая особенность влияет на форму глазной щели и внешний вид век.
В некоторых случаях эпикантальная складка является лишь индивидуальной анатомической особенностью. Однако при выраженном проявлении она может сопровождаться функциональными нарушениями со стороны зрительной системы. Диагностикой и лечением подобных состояний занимается офтальмолог.
Лечением данного заболевания занимается:
Особенности строения глаз при эпикантусе
Главная анатомическая особенность эпикантуса — наличие дополнительной кожной складки, которая натягивается от верхнего века к внутреннему углу глаза. Из-за этого глазная щель может выглядеть более узкой, а внутренний угол частично закрывается кожей.
Подобное строение чаще всего встречается у представителей азиатских народов. По различным данным, в этих популяциях эпикантус выявляется примерно у 40–90% людей. Для европейской внешности такая особенность характерна значительно реже и встречается лишь у небольшого процента населения.
Иногда эпикантальная складка сочетается с другими особенностями развития органа зрения. Среди них могут наблюдаться:
- опущение верхнего века;
- косоглазие;
- изменения формы глазной щели;
- врожденные аномалии строения век.
При сочетании нескольких факторов офтальмолог может рекомендовать дополнительное обследование, чтобы оценить состояние зрительной системы и исключить возможные нарушения.
Насколько выраженной может быть эпикантальная складка
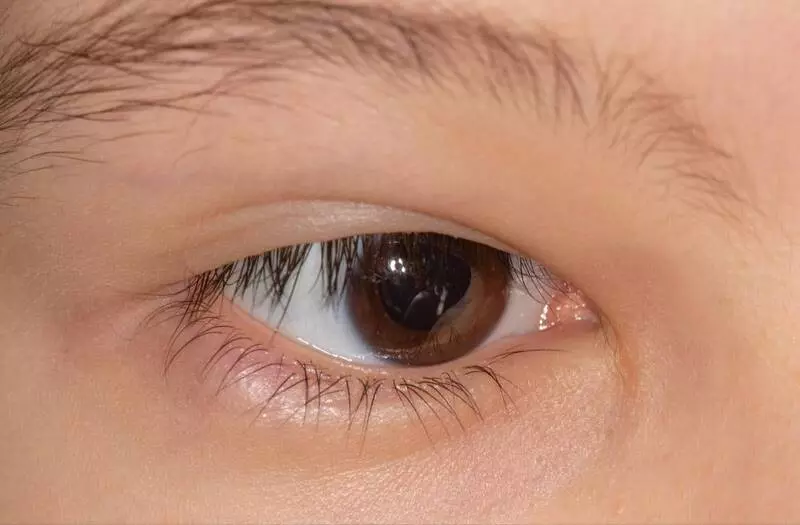
Размер и форма кожной складки могут заметно различаться у разных людей. В некоторых случаях она едва заметна и не влияет на зрение. В других ситуациях складка может быть более выраженной и значительно менять внешний вид глаз.
Когда эпикантус имеет крупные размеры, он способен частично закрывать радужку и заметно сужать глазную щель. Такое строение иногда вызывает дискомфорт при зрительной нагрузке.
При выраженной форме могут возникать следующие проявления:
- быстрая утомляемость глаз;
- головные боли после длительной зрительной работы;
- уменьшение периферического поля зрения;
- снижение четкости зрения;
- нарушение оттока слезной жидкости.
Подобные симптомы требуют консультации специалиста. Врач сможет определить, связано ли ухудшение самочувствия именно с анатомическими особенностями век.
Виды эпикантуса
Форма и расположение эпикантальной складки могут отличаться. В офтальмологии принято выделять несколько вариантов строения, которые различаются по направлению складки и области ее формирования.
Перед тем как рассмотреть основные типы, важно понимать, что каждый из них связан с особенностями строения кожи век и окружающих тканей.
К основным разновидностям эпикантуса относятся:
- тарзальный (прямой) — складка формируется на верхнем веке и полностью закрывает слезный бугорок;
- обратный — кожная складка располагается преимущественно на нижнем веке;
- пальпебральный — складка соединяет верхнее и нижнее веко во внутреннем углу глаза;
- суперцилиарный — короткие кожные складки идут от надбровной дуги к медиальному углу глаза.
Каждый из этих типов имеет свои анатомические особенности. Именно поэтому при планировании коррекции врач обязательно учитывает форму эпикантуса и степень его выраженности.

Причины появления эпикантуса
В большинстве случаев эпикантальная складка формируется еще во время внутриутробного развития. Основную роль играет наследственная предрасположенность и особенности строения лицевого скелета.
Существует несколько факторов, которые могут способствовать формированию эпикантуса.
Наиболее распространенными причинами считаются:
- генетическая предрасположенность;
- особенности строения переносицы;
- врожденные аномалии развития;
- хромосомные нарушения;
- травмы и рубцовые изменения век;
- воспалительные процессы в тканях глаз.
Таким образом, эпикантус может возникать как врожденная анатомическая особенность или формироваться под влиянием различных патологических процессов. Поэтому при выраженной складке важно обратиться к специалисту для точной диагностики.
Диагностика эпикантуса
Обследование начинается с консультации офтальмолога. Врач оценивает форму глазной щели, степень выраженности кожной складки и состояние тканей вокруг глаз.
Чтобы получить более полную картину, могут применяться различные методы диагностики.
Чаще всего используются:
- внешний осмотр и оценка строения век;
- проверка остроты зрения;
- исследование поля зрения;
- осмотр структур глаза с помощью специальных приборов;
- оценка состояния слезных каналов.
Комплексное обследование помогает определить, влияет ли эпикантус на зрительную функцию и требуется ли медицинская коррекция.
Методы лечения эпикантуса
Тактика лечения зависит от выраженности складки и наличия сопутствующих нарушений. Если эпикантус не влияет на зрение и не вызывает дискомфорта, специальная терапия обычно не требуется.
Однако при наличии жалоб или выраженных эстетических изменений могут применяться разные способы коррекции.
К основным вариантам относятся:
- наблюдение у офтальмолога;
- лечение сопутствующих заболеваний глаз;
- хирургическая коррекция век.
Выбор метода всегда осуществляется индивидуально. Врач учитывает возраст пациента, анатомические особенности и общее состояние глаз.
Операция по коррекции эпикантуса
Наиболее эффективным способом устранения выраженной складки является хирургическая операция — блефаропластика. Она направлена на удаление избыточной кожи и формирование естественной формы внутреннего угла глаза.
Перед проведением операции пациент проходит обследование, которое позволяет исключить противопоказания.
Во время хирургического вмешательства врач выполняет несколько этапов:
- аккуратно иссекает излишки кожи;
- корректирует положение тканей век;
- формирует правильную форму внутреннего угла глаза.
Современные методы блефаропластики позволяют добиться хорошего эстетического результата при минимальном травмировании тканей.
Период восстановления после операции
После хирургической коррекции требуется время для восстановления тканей. Обычно реабилитационный период проходит достаточно быстро и не вызывает серьезных осложнений.
В первые дни могут наблюдаться:
- умеренная отечность;
- небольшие синяки;
- повышенная чувствительность кожи век.
Чтобы ускорить восстановление, пациенту рекомендуется соблюдать ряд правил.
Основные рекомендации включают:
- ограничение физических нагрузок;
- отказ от декоративной косметики на время заживления;
- соблюдение гигиены области глаз;
- выполнение рекомендаций врача.
При правильном уходе ткани восстанавливаются достаточно быстро, а результат операции становится заметен уже через несколько недель.
Специалисты «Центральной поликлиники на Ленинградке» обладают большим опытом диагностики и коррекции заболеваний глаз, поэтому могут подобрать оптимальную тактику лечения для каждого пациента.
Или закажите звонок нашего менеджера.
Вопросы-ответы
Источники

вам на них или поможет записаться на прием.